病原知识库丨(二十五)可防可控但不可治——狂犬病病毒

01
病原学
狂犬病病毒(Rabies virus,RABV)属于单负病毒目,弹状病毒科,狂犬病毒属,单链RNA病毒。狂犬病病毒颗粒呈子弹状,长100~300nm,直径约75nm。

02
流行病学
传染源
带狂犬病病毒的动物是传染源。
我国狂犬病的主要传染源是病犬,其次为猫、猪、牛、马等家畜。一般来说,狂犬病患者不是传染源,不形成人与人之间的传染,因为其唾液中所含病毒量较少。
传播途径
●接触传播:病毒主要通过咬伤传播,也可由带病毒犬的唾液经各种伤口和抓伤、舔伤的黏膜和皮肤入侵,少数可在宰杀病犬、剥皮、切割等过程中被感染。
●气溶胶传播:在实验室操作狂犬病病毒含量很高的材料或是吸入蝙蝠群居洞穴中含病毒的气溶胶也可经由呼吸道传播。
●器官移植:狂犬病病毒还可通过实体器官或同种异体组织移植而传播。
●消化道传播:食用死于狂犬病动物的生肉而感染较为罕见。彻底煮熟的动物肉和巴氏消毒过的奶,则不会传播狂犬病。
人群易感性
人群普遍易感,被病兽咬伤后是否发病与下列因素有关:
①咬伤部位:头、面、颈、手指处被咬伤后发病概率大。
②咬伤的严重性:创口深而大时,发病率高。
③局部处理情况:咬伤后迅速彻底清洗者发病机会较少。
④及时、全程、足量注射狂犬疫苗和免疫球蛋白者发病率低。
⑤被咬伤者免疫功能低下或免疫缺陷者发病机会多。
流行情况
狂犬病是致死人数最多的动物源性传染病,主要发生在亚洲和非洲。亚洲的狂犬病数居全球首位,估计年死亡例数达3万例,40%的狂犬病发病人群为不满15周岁的少年。
据数据显示,2020年我国动物狂犬病患病数迅速增加。阳性病例中,狗为主(41.8%),其次是牛(28.2%)、绵羊(13.5%)、狐狸(9.4%)、骆驼(4.1%)。
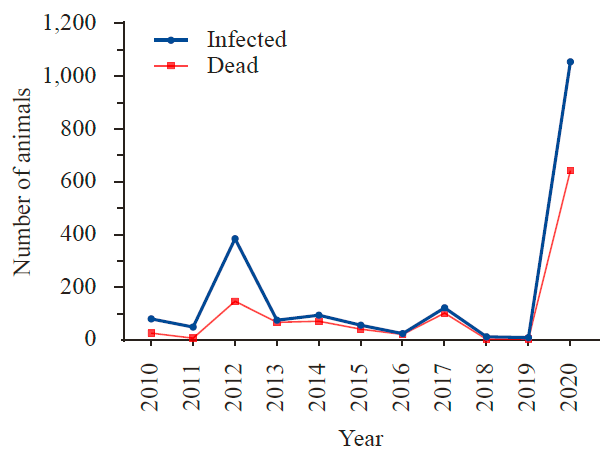
▲《Veterinary Bulletin》报告我国10年间的家畜狂犬病病例数
注:家畜统计数目包括狗和其他牲畜
在我国,狗是传染病的主要传播源,猪、牛、马、羊、骆驼等家畜非狂犬病储存宿主可感染发病,但传播狂犬病风险较低。
我国人类狂犬病流行病学报道显示,人类狂犬病全年都有发生,其中发病率最高的月份为8~10月。2016~2020年,我国狂犬病的病例数及发病率呈下降趋势,死亡人数也逐年递减。
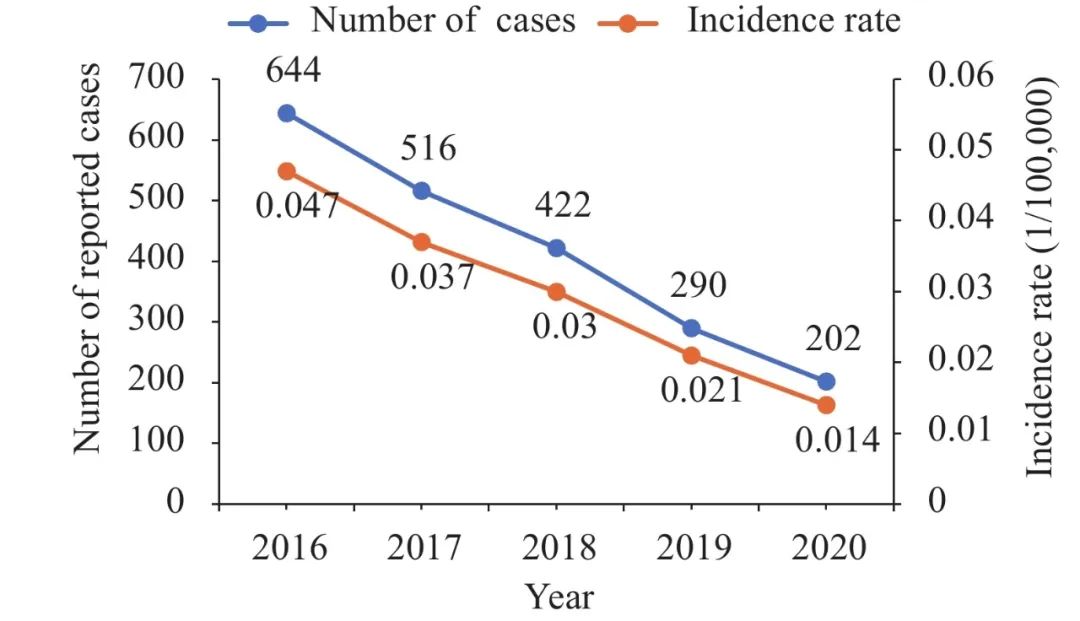
▲2016~2020年人类狂犬病数量及发病率
人类狂犬病病例主要集中在农民(73%)这一职业中,学生、家庭主妇和失业者以及散居儿童分别占8%、5%和5%。
男女患病比例为2.39∶1。狂犬病在40~70岁组的发病率较高,占总病例数的69%。

03
临床表现
人类狂犬病潜伏期通常为1~3个月,可短至数天,极少超过1年。根据临床症状,狂犬病分为狂躁型和麻痹型。
狂躁型病例:突出表现为极度恐惧、恐水、怕风、咽肌痉挛、呼吸困难、排尿排便困难及多汗流涎等。
麻痹型病例:无典型的兴奋期及恐水现象,而以高热、头痛、呕吐、咬伤处疼痛,继而出现肢体软弱、腹胀、共济失调、大小便失禁等。

04
发病机制与病理特征
狂犬病病毒具有高度嗜神经性。病毒最初进入伤口时,在被咬伤的肌肉组织中复制,然后通过运动神经元的终板和轴突侵入外周神经系统。
人类狂犬病最典型的病理特征是内基小体(Negri 小体)。内基小体是由狂犬病病毒蛋白质和RNA组成的嗜酸性包涵体。这些包涵体出现在少数受感染的神经元中,在小脑的浦肯野细胞和海马的锥体神经元中常见,在皮质和脑干神经元中不常见。值得一提的是,并不是所有人类的狂犬病病例都能观察到内基小体。

05
诊断路径
根据狂犬病诊断标准,需综合病患的流行病学史、临床表现和实验室检查结果做出诊断。
有流行病学史,并符合狂躁型或麻痹型狂犬病临床症状者,即可诊断为临床病例。在此基础上,满足任意一项实验室检测结果阳性者,即可诊断为确诊病例。
实验室检查
荧光抗体实验(FAT):是狂犬病诊断的金标准,可以快速、敏感、特异地检测人和动物脑组织中的病毒抗原。
快速荧光灶抑制试验:WHO推荐,同时也是我国现行药典规定的检测狂犬病病毒中和抗体的标准方法之一。
核酸检测:可用于早期诊断。可通过逆转录PCR(RT-PCR)检测体液(唾液、血清等)和脑组织等标本,但需要严格的质量控制以保证结果的准确性。需要注意的是,检测结果阳性可确诊狂犬病,但结果阴性不能完全排除感染可能。
特异性抗体检测:到发病晚期,病患体内会出现低水平的中和抗体,此时通过小鼠脑内中和试验或快速荧光灶抑制试验,可作为狂犬病的诊断依据之一。

06
治疗方案
狂犬病目前仍缺乏效果满意的治疗方案,一旦发病,病死率接近100%。大多数狂犬病患者,即使在重症病房进行了积极的治疗,也会发病后的几日内死亡。

07
预防
狂犬病尚无有效的治疗方法,因此暴露后尽早预防十分重要。
预防狂犬病的主要策略包括:
①对犬、猫等动物进行免疫预防
目前公认最具成本效益的方法,据WHO相关研究表明,当一个地区的犬免疫覆盖率达到70%以上时,可有效阻断区域内的狂犬病传播。
②暴露后预防(PEP)
是我国目前主要的预防狂犬病措施,主要手段为暴露后注射狂犬疫苗。据不完全统计,我国人用狂犬病疫苗的使用量估计全国年暴露人次数逾4000万。
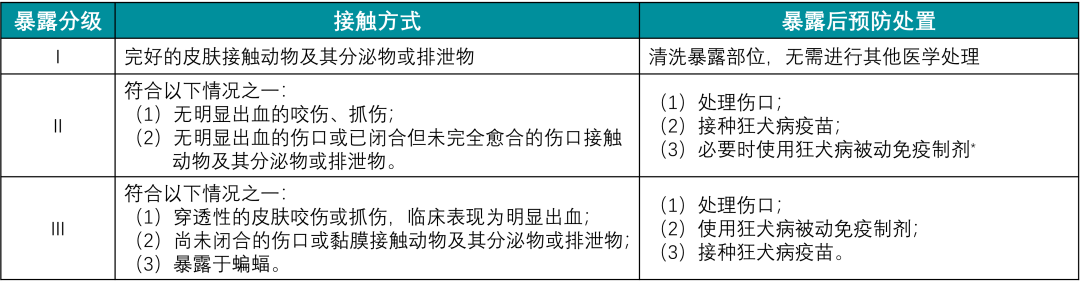
▲暴露等级及暴露后预防策略
注:*当判断病例存在严重免疫功能缺陷等影响疫苗免疫效果的因素时,Ⅱ级暴露者也应该给予狂犬病被动免疫制剂
③暴露前预防(PrEP)
是指在发生狂犬病暴露前,对有感染狂犬病风险的个体进行预防性的狂犬病疫苗接种。目前该种预防方法的普及率相对较低。
参考文献:
[1]李兰娟等.传染病学[M].第九版.北京:人民卫生出版社,2018.57-62.
[2]Lu XX, et al. Rabies virus transmission via solid organs or tissue allotransplantation. Infect Dis Poverty. 2018 Aug 15;7(1):82.
[3]Feng Y, et al. Epidemiology of Animal Rabies - China, 2010-2020. China CDC Wkly. 2021 Sep 24;3(39):815-818.
[4]Zheng ran Liu,et al. Epidemic Characteristics of Human Rabies — China, 2016–2020[J]. China CDC Weekly, 2021, 3(39): 819-821.
[5]中华预防医学会狂犬病预防控制工作委员会,中国医学救援协会动物伤害救治分会.狂犬病暴露前预防专家共识[J]. 中华医学杂志,2023,103:(39):3103-3111.
[6]殷文武,王传林,陈秋兰,等. 狂犬病暴露预防处置专家共识[J]. 中华预防医学杂志,2019,53:(7):668-679.


